Ung thư da

1.Tổng quan bệnh Ung thư da
Ung thư da là gì? Ung thư da là một trong các ung thư thường gặp và khá dễ chẩn đoán. Ung thư da (không kể ung thư hắc tố) là các ung thư xuất phát từ biểu mô da che phủ mặt ngoài cơ thể, gồm nhiều lớp tế bào. Lớp tế bào đáy sinh ra ung thư tế bào đáy, lớp tế bào vảy sinh ra ung thư biểu mô vảy. Các tuyến phụ thuộc của da như tuyến mồ hôi, tuyến bã sinh ra ung thư tuyến mồ hôi, tuyến bã…
Ung thư da hay gặp ở người da trắng, chủ yếu ở người già, nam nhiều hơn nữ. Bệnh thường xuất hiện ở vùng da hở với tỷ lệ 90% ở vùng đầu mặt cổ. Tỉ lệ mắc ung thư da ở Việt Nam vào khoảng 2,9-4,5/100.000 dân.
Ung thư da có chữa được không ? Ung thư da có thể điều trị khỏi bệnh hoàn toàn nếu được phát hiện sớm.
2. Nguyên nhân bệnh Ung thư da
Da tiếp xúc với các tia phóng xạ:
-
Bức xạ cực tím: Tia bức xạ cực tím do các tia nắng mặt trời và các đèn phát tia tử ngoại như đèn hồ quang các- bon, thủy ngân, thạch anh lạnh…Đây là yếu tố nguy cơ chủ yếu của ung thư da. Vùng da tiếp xúc thường xuyên với ánh nắng ở cường độ mạnh và trong một thời gian dài là yếu tố bệnh sinh quan trọng nhất gây ung thư da. Bệnh thường xảy ở những người làm việc ngoài trời ngư dân, nông dân, công nhân cầu đường…
-
Bức xạ ion hóa: ung thư da thường phát triển sau 14-15 năm kể từ khi tiếp xúc bức xạ ion hóa.
Tia UV có mấy loại? Loại nào gây ảnh hưởng xấu đến da
Các hội chứng gia đình
Một số hội chứng di truyền làm tăng nguy cơ mắc ung thư da bao gồm:
-
Bệnh xơ da nhiễm sắc: có đột biến lặn các nhiễm sắc thể đặc trưng bởi sự tăng cảm với tia cực tím. Bệnh có biểu hiện tổn thương da toàn thân với da dầy, xơ, nhiều vảy bong. Bệnh nhân thường mắc ung thư da trước 20 tuổi. Phòng bệnh bằng cách tránh các bức xạ mặt trời.
-
Hội chứng tế bào đáy dạng nơ-vi (Nevoid basal cell syndrome): đặc trưng bởi đột biến trội nhiễm sắc thể kết hợp với các nang xương hàm hoặc các hốc lõm ở lòng bàn tay, bàn chân. Ung thư da tế bào đáy nhiều ổ phối hợp với xơ da, bất thường ở xương sườn và cột sống.
-
Hội chứng Gardner: hội chứng di truyền trội với các tổn thương u nang bì và nang dưới da.
-
Hội chứng Torres: Di truyền các ung thư biểu mô tế bào đáy và ung thư biểu mô tuyến bã không di căn ở những bệnh nhân có xơ khô da nhiều ổ. Bệnh thường kèm theo ung thư đại tràng và ung thư bóng Vater.
Các bệnh lý da tồn tại từ trước
-
Bệnh dày sừng quang hóa: 1-20% chuyển thành ung thư da. Tổn thương là những mảng ban đỏ sần sùi, có vảy ở vùng da hở như vùng đầu cổ, có thể tự thoái triển nếu bệnh nhân thay đổi nghề nghiệp, giảm tiếp xúc với bức xạ cực tím.
-
Bệnh Bowen: 3-5% chuyển thành ung thư da. Bệnh biểu hiện bằng các vết ban đỏ có vảy, bờ rõ bệnh, thường gặp ở người già.
-
Tàn nhang: Người nhiều vết nám, tàn nhang có nguy cơ ung thư da cao hơn.
-
Nhiễm trùng: Nhiễm virus gây u nhú ở người (HPV: Human papilloma virus) có liên quan trực tiếp đến ung thư da tế bào vảy. HPV được tìm thấy trong đa số các trường hợp quá sản biểu mô dạng hạt cơm- một loại tổn thương tiền ung thư.
-
Viêm da mạn tính hoặc chấn thương da: Ung thư có thể phát triển trên vùng da có tổn thương từ trước như da bỏng cũ, lỗ dẫn lưu, lỗ dò loét do nằm lâu, vết xăm da. Các ung thư này có xu hướng lan rộng và di căn hạch vùng.
-
Miễn dịch: Nguy cơ ung thư da ở người mắc hội chứng suy giảm miễn dịch mắc phải hoặc sau ghép cơ quan tăng gấp 16 lần. Trường hợp này u phát triển mạnh và tổn thương lan tỏa hơn.
Tiếp xúc với hóa chất gây ung thư
Một số hóa chất gây ung thư da trong trường hợp da tiếp xúc lâu với nhựa đường, nhựa than đá, dầu nhờn, thuốc trừ sâu diệt cỏ… Trong đó Arsen là loại hay gặp nhất vì được sử dụng nhiều trong công nghiệp, y tế và có nồng độ cao trong nước uống ở một số nước.
3. Triệu chứng bệnh Ung thư da
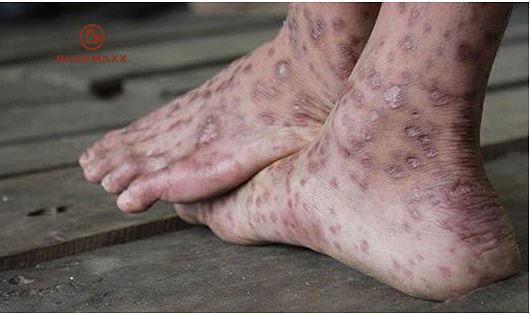
Dấu hiệu ung thư da phụ thuộc vào từng loại. Ung thư da giai đoạn đầu thường dễ nhầm với các tổn thương da lành tính khác như loét, sẹo cũ…
Ung thư da biểu mô tế bào đáy:
-
Thường gặp ở vùng mặt, mũi, má, thái dương.
-
Bệnh khởi đầu là vết loét nhỏ, bờ nông, đáy nhẵn, đóng vảy mỏng, mặt đáy giãn mao mạch, có thể nhiễm màu đen dễ nhầm với ung thư hắc tố.
-
Vết loét thường xuất phát từ mụn cơm, nốt ruồi và nốt xơ da nhiễm sắc.
-
Các vết loét phát triển chậm, có bờ đều phá hủy và lan theo bề mặt da, ít xâm lấn sâu.
-
Một số trường hợp loét sâu để lộ xương mặt, bội nhiễm, nề đỏ xung quanh.
-
Ung thư da tế bào đáy hầu như không di căn hạch và không di căn xa.
Ung thư da biểu mô tế bào vảy:
-
Ung thư tế bào vảy hay gặp ở vùng da đầu.
-
Ung thư xuất phát trên nền sẹo cũ, như sẹo bỏng. Khối u sùi, bề mặt mủn nát, dễ chảy máu
-
U tiến triển nhanh, loét sùi lan theo bề mặt nông, có thể xâm lấn vào xương sọ, biến dạng và bộ nhiễm trầm trọng.
-
Ung thư tế bào vảy hay di căn hạch khu vực như vùng cổ, vùng chẩm, hạch trước tai, hạch dưới cằm, dưới hàm: hạch di căn thường to, chắc, đơn độc hoặc dính thành đám, hạch di động hoặc cố định.
Ung thư các tuyến phụ thuộc da:
-
Bao gồm tuyến mồ hôi, tuyến bã.
-
Ung thư thường nằm dưới mặt da, đẩy lồi da lên cao, dễ nhầm ung thư phần mềm.
-
Khối u chắc, dính, di động hạn chế kèm nề đỏ và đau.
-
U phát triển nhanh xâm lấn xuống lớp sâu vào cơ và xương.
3. Đối tượng nguy cơ bệnh Ung thư da
-
Người da trắng hay gặp nhất: > 200/100.000 dân, người da đen ít mắc nhất <10/100.000 dân
-
Người lao động ngoài trời tiếp xúc nhiều với tia cực tím
-
Người lao động tiếp xúc với hóa chất độc hại
-
Người có các bệnh lý tiền ung thư da
-
Người suy giảm miễn dịch: HIV, sau ghép tạng, dùng thuốc ức chế miễn dịch ở các bệnh nhân mắc bệnh tự miễn
-
Người mắc các hội chứng di truyền như hội chứng Gardner, hội chứng Torres, hội chứng Bowen…
4. Phòng ngừa bệnh Ung thư da
-
Tránh tiếp xúc trực tiếp với ánh nắng mặt trời.
-
Không nên tắm nắng vào khoảng thời gian từ 10 giờ đến 16 giờ, chỉ nên tắm nắng vào buổi sáng sớm, không để cháy nắng da.
-
Những người phải làm việc ngoài trời cần có bảo hộ lao động như dùng mũ,nón, quần áo dài tay hoặc che ô tránh nắng.
-
Các phương pháp làm đẹp như tắm trắng làm mất lớp sừng trên da, các tế bào non phải tiếp xúc với ánh nắng và các yếu tố có hại từ môi trường nên rất dễ mắc các bệnh về da, đặc biệt là ung thư da.
-
Mặc quần áo nhiều màu hoặc tối màu bằng các chất liệu tự nhiên có tác dụng bảo vệ da tốt hơn so với quần áo sáng màu bằng chất liệu nhân tạo.
-
Khi làm việc có tiếp xúc với hóa chất, phóng xạ cần thực hiện tốt công tác vệ sinh an toàn trong lao động, như đi găng, đi ủng, quần áo bảo vệ, kính, mặt nạ.
-
Thường xuyên vệ sinh da sạch sẽ, tránh và điều trị kịp thời các triệu chứng viêm nhiễm trên da.
-
Cần chú ý tuyên truyền và khám tỉ mỉ phát hiện các thương tổn ở da giai đoạn sớm vì dễ thấy và điều trị có hiệu quả cao ở giai đoạn này.
5. Các biện pháp chẩn đoán bệnh Ung thư da
Chẩn đoán ung thư da dựa vào triệu chứng lâm sàng và kết quả sinh thiết. Có 4 triệu chứng báo hiệu chẩn đoán sớm ung thư da:
-
Ổ loét lâu liền hoặc loét rớm máu
-
Ổ dầy sừng có loét, nổi cục, dễ chảy máu
-
Ổ loét hoặc u trên nền sẹo cũ
-
Nốt đỏ mạn tính có loét, thay đổi kích thước của nốt ruồi.
Ngoài ra khi soi kính lúp, các mạch máu tân tạo được quan sát khá rõ. Có thể sinh thiết tổn thương chẩn đoán mô bệnh học.
Các biện pháp điều trị bệnh Ung thư da
Nguyên tắc điều trị
- Dựa vào loại mô bệnh học, vị trí u, mức độ lan rộng, giai đoạn bệnh.
- Điều trị triệt căn ung thư da chủ yếu bằng phẫu thuật.
- Ung thư tuyến phụ thuộc da ít đáp ứng với xạ trị hoặc hóa trị nên vai trò phẫu thuật rất lớn. Cần cắt bỏ rộng u, vét hạch khu vực một cách hệ thống khi có di căn.
- Điều trị không triệt căn với ung thư da nhằm giảm triệu chứng, chống chảy máu, hạn chế nhiễm khuẩn, chống đau.
Phẫu thuật ung thư da
- Khoảng 80% ung thư da được điều trị bằng phẫu thuật.
- Nguyên tắc phẫu thuật: lấy u đủ rộng, đảm bảo diện cắt xung quanh không còn tế bào ung thư. Cần cân nhắc kỹ các yếu tố: Vị trí, kích thước, mức độ thâm nhiễm, bề rộng của khối u, vấn đề thẩm mỹ chỉ là thứ yếu.
Tia xạ
- -Ung thư biểu mô tế bào đáy nhạy cảm với tia nên hiệu quả có thể ngang với phẫu thuật. Tuy nhiên cần chú ý các vị trí gần mắt, niêm mạc mũi miệng dễ bị bỏng.
- -Xạ trị bổ trợ sau phẫu thuật ung thư da được chỉ định với mục đích ngăn tái phát tại chỗ, tại vùng.
Sau phẫu thuật ung thư da tế bào đáy mà diện cắt tiếp cận có thể xạ trị bổ trợ, nhất là mổ vùng sát xương.
Sau phẫu thuật ung thư da tế bào vảy mà diện cắt tiếp cận cũng nên xạ trị bổ trợ. + Hầu hết các trường hợp di căn hạch, sau vét hạch cũng cần xạ trị bổ trợ với liều xạ khoảng 55-60 Gy.
Hóa trị:
- Hóa chất tại chỗ: Dùng kem 5-FU có thể điều trị khỏi các thương tổn tiền ung thư hoặc ung thư biểu mô đáy nông nhỏ.
- Hóa chất toàn thân:
Hóa trị trước phẫu thuật được chỉ định đối với ung thư da có độ ác tính mô học cao. Hóa chất làm thoái lui khối u và hạch tạo điều kiện dễ dàng phẫu thuật, giảm khả năng lan tràn tế bào ung thư.
Hóa trị sau mổ nhằm giảm khả năng tái phát và di căn.
Trường hợp ung thư lan rộng không thể phẫu thuật, hóa trị đơn thuần hoặc phối hợp với xạ trị nhằm giảm triệu chứng, cải thiện chất lượng sống.
Điều trị tái phát
- Tái phát sau phẫu thuật ung thư da tế bào đáy có thể phẫu thuật lại lấy rộng u hoặc xạ trị, kết quả vẫn tương đối tốt.
- Tái phát sau phẫu thuật ung thư da tế bào vảy hoặc tuyến phụ thuộc da thường có tiên lượng xấu do bệnh ác tính cao. Phẫu thuật lại lấy rộng tổn thương và tạo hình vùng khuyết hổng da, nếu diện cắt tiếp cận thì xạ trị sau mổ.
- Tái phát hạch: cắt bỏ khối hạch, tia xạ sau mổ.
Nguồn: Bệnh Viện Vinmec

 English
English